Anévrysme de l’aorte abdominal, cholestérol et statines
C’est un réflexe conditionné chez beaucoup de mes collègues : pathologie artérielle = cholestérol = statines !
C’est stupide, mais c’est comme ça ! Et c’est comme ça au plus haut niveau académique !
Ils ne comprennent pas les anévrysmes, pas le cholestérol et pas non plus les médicaments anticholestérol.
L’anévrysme de l’aorte abdominale (AAA) est une pathologie artérielle qui n’a rien à voir avec l’athérosclérose.
La dilatation (l’anévrysme) de la partie basse de l’aorte traduit une faiblesse de la paroi de cette artère (c’est le cas d’autres artères) et ça n’a rien à voir avec l’athérosclérose.
Cette pathologie AAA n’est pas si rare et elle peut se compliquer : embolies dans les artères des membres inférieurs (car l’anévrysme peut se remplir de thrombus qui ne demandent qu’à voyager) et surtout rupture de l’anévrysme. Cette dernière complication est très dangereuse ; il faut opérer avant la rupture !
Tant de dossiers médicaux surchargés où les médecins mesurent et remesurent le diamètre de l’AAA (ce n’est pas absurde !) et essaient de freiner l’évolution de l’AAA vers la rupture avec des médicaments anticholestérol, ce qui n’a pas de sens !
Sincèrement, les collègues (d’ici et d’ailleurs) ont des excuses : les données scientifiques sur les AAA sont pauvres. En particulier, il y a peu d’études épidémiologiques bien faites permettant d’identifier les facteurs de risque d’AAA.
Comme les épidémiologistes sont persuadés que le cholestérol est méchant, ils organisent leurs analyses de façon à montrer que le cholestérol est un facteur de risque d’AAA. Et évidemment ils n’y parviennent pas. Ce qui donne des études sans association significative entre le cholestérol et le risque d’AAA et des investigateurs qui pourtant répètent que les dyslipidémies sont un facteur de risque d’AAA.
Toutefois, dans quelques études j’avais de mon côté repéré qu’au contraire de ce qu’ils attendaient, on percevait plutôt que c’était un cholestérol bas qui était associé au risque d’AAA. Mais ça n’était pas repris par les auteurs dans leurs conclusions de peur qu’un tel « barbarisme » puisse empêcher la publication de leur étude.
Un autre problème dans ce type d’étude est que beaucoup des patients avec un AAA sont sous statine [diabétiques, hypertendus, fumeurs…] avec un cholestérol mesuré non représentatif de leur niveau réel de cholestérol.
J’ai eu aussi des dossiers de patients avec AAA (avant ou après chirurgie) qui à l’évidence n’avaient pas un cholestérol élevé ; et même plutôt bas ; me faisant penser qu’il valait mieux éviter les médicaments anticholestérol dans la prévention de l’AAA et des ses complications, notamment la progression vers la rupture.
D’autant plus que des données expérimentales (mal comprises par les auteurs eux-mêmes) me laissaient penser que toute altération du métabolisme du cholestérol pouvait fragiliser la paroi des artères (favoriser l’anévrysme) ; sans rapport aucun avec l’athérosclérose.
Une étude récente publiée dans le journal officiel de l’American Heart Association [Circulation. 2020;142:00–00. DOI: 10.1161/CIRCULATIONAHA.120.047544] apporte des informations décisives sur cette question.
C’est une étude gigantesque [The Million Veteran Program testing] visant à corréler des tests génétiques avec diverses pathologies.
Dans cette étude, ils ont pu réunir 7642 cas d’AAA comparés à 172 172 contrôles sans AAA et tous d’origine Européenne. Gigantesque donc !
De plus, les auteurs n’ont pas pour objectif d’analyser la relation entre cholestérol et risque d’AAA. Leur objectif principal est d’identifier des profils génétiques à risque d’AAA. L’observation d’éventuelles associations entre AAA et divers facteurs biologiques ou de mode de vie (tabac par exemple) n’est pas leur principal objectif. C’est important car ils ne mentionnent ces associations que de façon anecdotique et sans chercher à les masquer.

Je laisse de côté leurs analyses génétiques pour me concentrer sur les différences cliniques et épidémiologiques significatives entre les cas d’AAA et les contrôles.
C’est le tableau ci-dessous extrait de l’article américain.
Il apparaît qu’être un homme, plutôt âgé, diabétique et fumeur constituent des facteurs de risque d’AAA.
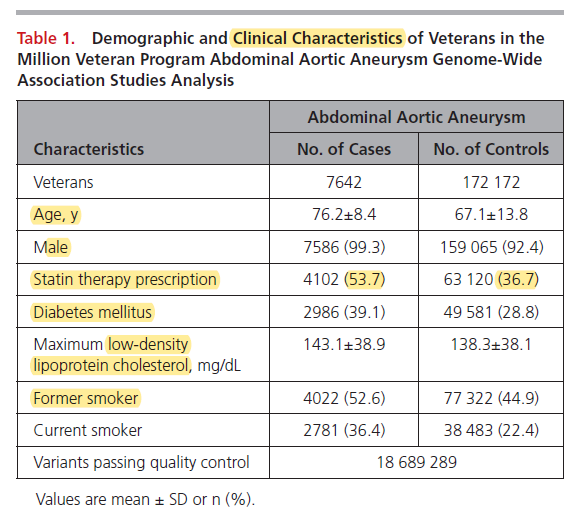
La surprise [mais pas pour moi, en toute humilité…] c’est que la prescription de statines est associée au risque d’AAA.
C’est un aspect majeur que les auteurs mentionnent dans leurs résultats (le tableau ci-dessus avec les mentions que j’ai surlignées] mais qu’ils oublient ensuite, comme si ça n’avait aucune importance. C’est le seul type de médicaments qui soit associé au risque d’AAA.
On pourrait conclure [ce que je ne ferai pas] que la prise de statine augmente le risque de développer un AAA. Peut-être ! Pas sûr !
Les auteurs, quand à eux (quoique discrètement dans leur discussion) suggèrent que la relation entre cholestérol et risque d’AAA est plus compliquée qu’une simple corrélation positive du type : plus le cholestérol est élevé et plus le risque d’AAA augmente. Je suis d’accord avec eux !
De cette belle étude, on peut toutefois conclure que :
Les statines ne sont d’aucune utilité pour la prévention de l’AAA !
C’est une information très importante ; et j’invite chaque visiteur de ce blog à la diffuser vers les médecins.
Bonjour, j’ai 52 ans mon cardiologue m’a trouvé une dilatation de l’aorte ascendante 40 mm, un peu de tension 16/10 et une fréquence cardiaque un peu élevé 90 au repos. ECG normal, FEVG 76% . Epaisseur septum 12.5 mm. Il m’a mis sous Vérapamil 240 mg depuis un mois. Je dois dire que depuis ma fréquence cardiaque est bien tombée autour de 65 au repos et la tension systolique également autour de 13.5, la tension diastolique reste un peu élevée entre 9 et 9.5, je n’ai plus de maux de tête qui étaient probablement lie à la tension, je me sens globalement mieux mais je suis inquiet pour cette tension diastolique qui ne descend pas vraiment. Aussi je dois revoir mon cardio prochainement et j’ai peur qu’il veuille me mettre sous statines car ma dernière prise de sang indique un CT 2.7, LDL 2.1, HDL 0.4
Y-a-t-il quelque chose que je puisse faire pour ralentir ou stopper cette dilatation, est-elle liée à cette pression diastolique un peu élevée ?
merci
Ce blog n’est pas un site de consultation.
Je ne peux donc pas répondre.
Si vous n’avez pas confiance en vos médecins [ce n’est pas un crime !] et souhaitez être « accompagné » un peu différemment que le conventionnel, dites-le et dites moi où vous habitez pour essayer de vous aider.
Bonjour, j’habite en Provence coté de Manosque. Je ne suis pas contre d’avoir un autre avis et pourquoi pas être « accompagné » comme vous dites. Dois-je me deplacer sur Grenoble pour une consultation ?
Je vous adresse un courriel personnel.
Bonjour docteur De Lorgeril
Je trouve cette discussion par hasard et je m’empresse de m’inscrire ainsi que de vous exposer mon Grand Problème. Je voudrai me faire vacciner contre la Covid 19 ainsi que mon époux. Nous avons 70 ans et 81 ans, notre médecin généraliste de peut pas me répondre.
Je tiens à bien préciser que je n’ai pas d’idées complotistes et, je ne suis pas anti vaccins.
J’ai depuis 25 ans à peu près, développé 4 maladies génétiques orphelines neurologiques, suite à la vaccination contre les hépatites A et B, dans les années 96-98. J’avais 43 ans, en pleine santé, belle, un travail qui me plaisait beaucoup, je voyageais beaucoup en Inde, en Asie du Sud-Est, en Afrique de l’Ouest. Suite à un matraquage de pubs à la télévision à cette époque, qui nous demandais de nous faire vacciner, surtout si on voyageait beaucoup, je l’ai fait. Que n’ai-je pas fait-là ! Ma vie est un enfer depuis. J’ai développé le Syndrome des jambes sans repos qui est vite devenu sévère : bras et jambes, et tous les autres muscles du corps. Je devais sans doute l’avoir eu à ma naissance, mais il ne s’était jamais déclaré. Ca a été radical, je dirai même immédiat. Puis la Fibromyalgie quelques mois après. Mal dans toutes les articulations, tout mon corps me faisait mal. Il y a 3 ans j’ai déclaré la maladie de Dupuytrens dans les mains et les doigts. Et il est probable que j’ai une Myofasciite à Macrophages maintenant, maladie neurologique rare. Seule une biopsie du Deltoïd me dira si ce sont les sels d’aluminium, adjuvants contenus dans les vaccins qui en sont la cause. La queue est longue à l’hôpital Henri Mondor à Créteil, près de Paris, pour avoir cet examen. Des milliers de personnes sont dans cette attente. Il n’y a pas d’autres hôpitaux pour les faire.
Bref, toujours est-il, que ma vie est un enfer, avec tout le cortège de souffrances, de crampes, fourmillements, brûlures, picotements, impatiences, et autres. Deux fois par an 5 jours d’affilés dans un service anti-douleurs. Ca me fait des vacances, on va dire. La morphine dans les veines, me fait bien évidemment un bien fou. Des vacances vous dis-je ! Bien que dès le soir de ma sortie le samedi midi, je ne sais plus comment je m’appelle.
Bon, malgré tout, je voudrai bien me faire vacciner contre la Covid 19 avec mon époux, que si…
Dites-moi quoi faire, que pouvons-nous espérer ? Vous comprenez bien, que je ne veux pas développer 3 ou 4 autres maladies neurologiques de plus. Le vaccin Pfeizer Bio N’ Tech : sels d’aluminium ou pas ?
On se protège du mieux que l’on peut, on ne sort que rarement, seulement pour faire les courses 1 fois par semaine, on met les masques, les gestes barrières, on ne fréquente pas ou peu les gens autour de nous. Notre fille unique vit en Corse à Ajaccio. On ne l’a pas vu depuis 4 ans.
Mais peut-être devrai-je faire comme les singes que certains scientifiques étudient dans leurs cages, s’ils répondent bien à certains questionnements, ils gagnent des friandises, sinon la trappe ne s’ouvre pas, donc punitions. Donc, je devrai attendre plusieurs mois, voire 1 an ou 2, pour avoir des réponses sur les effets secondaires éventuels.
Si vous mettez ce courrier à la poubelle direct, envoyez-moi un courrier personnel pour le moins. Ne serait-ce que parce que j’ai mal aux articulations de mes doigts en tapant.
Je vous remercie
Bonne soirée
Vous avez besoin d’être accompagnée.
Je vous adresse un courriel.
Un petit clin d’oeil dans une série qui a la cote et dont l’épisode suivant est un régal.
Le médecin recommande huile d’olive et fruits oléagineux à une personne se remettant d’une crise cardiaque.
https://www.france.tv/france-2/dix-pour-cent/dix-pour-cent-saison-4/2038829-sigourney.html
Oui j’avais repéré également, à 56min10.
On attends ce type de messages sur les vaccins, le premier qui en voit un…
Ici par le hasard de GoGol ..
Ecrire autant de conneries estampillées Dr m’oblige : alerter quant aux dérives concernant une pathologie précise OBLIGE à connaître le sujet et en relever le niveau, ce qui n’est manifestement pas la situation ! Et si encore vous vous étiez donné la peine de gratter les publications nombreuses ainsi qu’interroger »juste » ceux qui les opèrent vous n’auriez pas dit autant de débilités, »confuser » les commentaires qui soit dit en passant ne concerne pas le thème …
L’AAA est 1 maladie de la CLOP point barre. Qu’après théoriser sur le delta pour vendre de la peur, faire tourner le business les Cardios »assurent » un Max (com pour le reste).
Sans dériver, le mental est vertueux quand les règles du »jeu » le sont.
Lisez l’histoire de l’AAA, sa découverte : ben sur les vétérans de l’US Army, les indications opératoires ont forcément été calquées sur l’homme, ignorant la femme qui entre temps a pris avec son émancipation le risque de l’autre .. foutant le bordel sur les indications quant aux AAA rompus. Pourquoi ?
C’est de la pure physique ignorée encore aujourd’hui que le défunt Laplace a décrit : le Ratio entre le diamètre max et l’aorte sus jacente dirige l’évolution au carré du rayon.
Que fumer sur 1 ectasie aortique accélère l’évolution.
Que le taux de survie du patient AAA est mauvaise sur le plan Cardiopathie ischémique, 50% à 5ans quand le Kc pulmonaire ou de la vessie ne s’interpose pas.
D’autre part je vais vous en apprendre une observée par pratique mais reconnue et publiée : le Diabète est 1 FRVA négatif de l’AAA.
De même le niveau anatomique de division Aorto bi-iliaque : dolicho, méga artères et les 2.
D’autre part, quand je lis »thrombus » clair que vous n’avez JAMAIS vu 1 AAA ouvert et l’arrivée des endoprothèses couvertes ne fait que pire à l’affaire.
L’évolution naturelle des anévrysmes est totalement différente selon que sus ou sous inguinal : sus ça pête, en FC les 2 en dessous, poplitée ça se bouche et embolise à bas bruit les artères de jambe et quand l’ischémie arrive c’est pour couper. SEUL l’examen du pouls poplité sauvera le patient de cette menace.
Pour ce qui est de l’avenir : la MV made in France s’est fait aspirée par la Cardio après autant de »courtoisie » par les autres Spéc quand elle est née SUR le terrain et pas dans les facs le ministère à l’heure de la génération des cliniciens pragmatiques.
Pourtant l’aventure des ultrasons devient celle des ultracons, comme la paraclinique est devenu le parachute clinique de l’incompétent.
Le parcours Pro de Léandre Pourcelot est 1 excellent exemple.
Pour l’heure lire :
https://www.ahajournals.org/doi/full/10.1161/circulationaha.111.052365
Pour le delta, c’est la DPA, les Marfans où l’interrogatoire familial DOIT figurer dans tout CR d’un médecin »de base » cette mention n’étant en rien péjorative.
Je fais abstraction de votre confusion (qui me rappelle quelqu’un d’autre) et je reprends vos points principaux, sauf erreur :
1- L’AAA est 1 maladie de la CLOP point barre.
2- C’est de la pure physique ignorée encore aujourd’hui
3- « quand je lis « thrombus » clair que vous n’avez JAMAIS vu 1 AAA ouvert »
Je m’arrête ici car je suis mis en cause personnellement, et sur mon paillasson, vingt dieux ! Il semblerait que vous êtes peut-être chirurgien vasculaire (ce n’est pas honteux !) ; ce qui explique votre mépris pour les sciences médicales telles qu’elles sont présentées dans l’article que je commente dans mon propre article. Mais il se trouve que j’ai vu quelques AAA ouverts en salle d’op ; mais j’ai vu aussi les dégâts périphériques avant et après la salle d’op…
Finalement, j’apprécie le rapprochement entre ultrasons et ultracons mais là, je crains que vous soyez sorti de votre domaine de compétence…
Bon vent, matelot !
Bonjour docteur de Lorgeril,
J’ai 57 ans et je suis aussi impressionnée de vous écrire qu’une ado qui parlerait à sa star préférée …
J’ai 20 hypersiganux de la substance blanche encéphaliques découverts en novembre 2019 suite à 20 ans de vertiges récurrents et de difficultés à la marche sur les sols durs (alors que rien sur les sols mous). Personne ne comprend et on me prend un peu comme une farfelue quand j’explique ces sensations. Mais les hypersignaux sont bien là. Je fabrique trop de cholestérol aux dires de mes médecins successifs (j’ai beaucoup déménagé) et j’ai toujours refusé les statines. Cholestérol total 2,91, triglycérides 0,91, HDL 0,65, LDL 2,08 (février 2020). Il y a 2 ans j’ai mis en place un changement alimentaire : très grosse diminution du sucre, viande blanche ou poisson 2 fois par semaine, je n’ai jamais fumé, je ne bois pas d’alcool. Depuis un an, j’ai ajouté jus de légumes et fruits frais et bio tous les jours en apéro, avec des noix et amandes en grignotages. Je ne mange aucun produit tout prêt (mon mari cuisine très bien) avec un max de légumes. Plus de gluten ni de lactose. Chaque matin, gélule d’omega 3 (labo français et fabriqués en france), magnésium marin et vitamine C. Je pèse 62KG pour 1m63. Je marche 1 h par jour en forêt. Mon père a fait un AVC à 49 ans et est décédé à 57 ans d’un cancer estomac, mon frère est décédé 2 ans après avoir subi triple pontage (à 49 ans), mon 2eme frère a eu une pose de stent en urgence à 60 ans, mon 3ème frère a été opéré d’un anévrisme sur l’aorte à 73 ans. Tous fumaient 2 paquets par jour et ne surveillaient pas leur alimentation. Nous sommes 10 filles et 4 garçons, les filles n’ont aucun problème cardiaque. Mon médecin a insisté pour que je fasse un bilan cardio vu mes antécédents. J’ai fait une angiographie il y a un an, tout est OK. Et j’ai fait un bilan cardiaque en juillet. L’électrocardiogramme était mauvais selon le cardiologue. Du coup, il m’a fait une écho dans la foulée, qui, elle, était normale. Il m’a prescrit des béta bloquants et des satines (que j n’ai pas pris) et voulait me faire un test d’effort. Je l’ai décommandé parce que pas un bon feeling avec ce cardio qui m’a dit : les statines c’est pour votre cholestérol et les bêtabloquants pour vous éviter une mort subite et vous calmer les nerfs … J’ai pris pendant un mois ma tension chaque matin : entre 9,5 et 11,5.
Mon ECG :
Fréquence ventriculaire : 77bpm
Intervalle PR : 122 ms
Durée QRS : 80 ms
int. QT/QTc : 338/370 ms
axe P/QRS/T : 65/67/52°
amplement RV5/SV1 0.405/0.595mV
amplement RV5+SV1 : 1000mV
10 mm/mv 25 mm/s Filtre H50 d 100Hz
Ma généraliste est d’accord que je ne prenne pas les médocs mais refuse de me faire un certificat pour du sport si jamais j’en avais besoin.
Ma question, y’a-t-il vraiment un risque pour ma santé à ne pas prendre ces traitements où ai-je raison de faire de la rébellion ?
Merci pour ce que vous faites, vous devriez ouvrir une école
PS : je ne sais pas trop si c’est le bon endroit pour vous écrire ….
Merci de votre témoignage, illustration tragique de la mauvaise médecine pratiquée ces jours-ci.
Mais peut-être que votre description n’est pas réaliste et qu’il manque des éléments essentiels qui me permettraient d’excuser votre entourage médical.
Pour répondre à votre question, je vous envoie un courriel personnel.
Je comprends pas le lien que font les médecins de Béa52 entre des hyper-signaux de la substance blanche et le cholestérol ? Est-ce que ce sont les médecins qui l’ont dit ou bien la description n’est pas claire.
A moins de me tromper, on voit difficilement de la myéline ou du cholestérol sur des IRM conventionnelles car ce sont des corps gras (?)
Si hyper-signal = moins de corps gras, non ? Or la myéline c’est 70-85% de lipides dont le cholestérol.
Donc pourquoi s’acharner à baisser du cholestérol alors même que c’est peut être sa baisse dans le cerveau qui a donné cet hyper-signal ?
J’espère que l’amiral pourra nous éclairer.
Merci de votre confiance.
Un hypersignal n’est qu’un signal ; ou une image…
En médecine, les images doivent être « interprétées » soigneusement en fonction de la clinique…
Pas de clinique ? On ne dit rien sur les images et les signaux…
Merci pour votre réponse !
Manifestement, depuis ces années le diagnostic n’a pas été posé malgré les symptômes décrits… Le cholestérol a bon dos… surtout chez une femme ayant passé la cinquantaine !! ahaha
La COVID fait dégainer plus vite que sa propagation ?
Encore un article qui laissera dubitatif et qui entraînera sans aucun doute pour beaucoup de personnes la confusion …
https://www.pourquoidocteur.fr/Articles/Question-d-actu/33909-Covid-19-statines-reduiraient-gravite-l-infection?fbclid=IwAR11icKMOu0C3gDgWifDVhzuOzYJDAb2Pxk9PltdhfbvH7mEfMKC0TeV31I
Pourquoi lisez-vous les infos propagées par « Pourquoidocteur » ?
Parce que c’est encore un lien qui m’a été transmis… Que j’ai lu en diagonal parce que
J’ai déjà beaucoup à faire en m’informant auprès des purs-sang !
En effet les antibiotiques Fluoroquinolones sont aussi associés avec aortic aneurysm. Il y a un » black box » avertissement en USA.
Vous aurez remarqué que je suis resté prudent. Je ne dis pas que le statines augmentent le risque. Peut-être ! Probable ; mais pas sûr !
Donc je m’abstiens, comme un bon curé breton…
Inversement je me sens plus assuré pour affirmer que les statines ne protègent pas !
Concernant les antibiotiques que vous citez, nous n’avons aucune hypothèse biologique (vraiment) solide et je crains (sans être sûr) que l’association observée soit une coïncidence.
C’est dure l’épidémiologie d’observation. Prudence !
D’autant plus que la majorité des auteurs commentant ce type d’études mettent ensemble AAA et dissection de l’aorte ; ce qui n’est pas évident non plus cliniquement et biologiquement
Normalement quand la FDA impose l’ajout d’un effet indésirable sur une notice, c’est qu’ils ont des indices convergents pour un lien causal, au delà d’une simple étude observationnelle : imputabilité de notifications individuelles, analyses de disproportionnalités sur des bases de notifications passives, , signaux dans le programme SENTINEL etc…
Vous dites : « imputabilité de notifications individuelles, analyses de disproportionnalités sur des bases de notifications passives, , signaux dans le programme SENTINEL etc… »
Vous avez raison mais ce type d’argument, vous le savez, peut être balayé d’un revers de main en disant qu’il y a coïncidence.
Seul l’essai clinique randomisé permet d’affirmer qu’il n’y a pas coïncidence mais causalité. Mais cette approche méthodologiques a des limites infranchissables, vous le savez !
bah c’est surtout que c’est la limite de l’exercice : pour les effets indésirables médicamenteux – en particulier ceux qui sont détectés en post commercialisation – la causalité n’est jamais démontrée, hors cas très exceptionnels…
35 ans de commercialisation du Médiator sans que les médecins et les experts voient quelque chose…
oui, et en plus la causalité n’est pas établie ! Sur notification individuelle le rechallenge est impossible quand on est mort, et l’étude « sérieuse » faite sur le sujet est une cohorte sur la population diabétique, qui ne préjuge en rien de la toxicité chez les non diabétiques…
Bonjour ,
La dilatation d une aorte tout comme l infarctus peuvent- ils être héréditaires ? ( Ma mère, mes oncles , corses en sont décédés et ne fumaient ni ne buvaient ) . Je suis dans le cas d une dilatation à 42 de l aorte ascendante et d une sténose de 40% sur l iva . Toubib plus cardio veulent me donner aspirine plus statines …J en veux pas après vous avoir lu. Quand je vous ai cité, j ai eu droit au terme « complotiste » pour vous décrire !
Merci si pouvez me répondre au sujet notamment de l hérédité de l infarctus .
Cordialement
Aspirine + statine ?
Le duo infernal !
Que le Dr de Lorgeril soit un « complotiste » est nouveau. Jusqu’à récemment, j’étais parfois un paranoïaque et souvent membre d’une secte apostoloquekchose…
La multitude de mes attributs indique qu’on ne sait pas ce que je suis et où je suis… C’est bon signe !
Concernant votre problème (qui doit être pris très au sérieux), ce blog n’est pas un lieu de consultation.
Vous avez besoin d’être accompagnée mais je ne sais pas où vous vivez. je vous adresse un courriel.
Bonjour Docteur. Suite à votre billet je vous fais part mon cas. Lors d’une visite chez le cardiologue en 2009 celui-ci constate une dilatation de l’aorte ascendante mesurée à 40mm au niveau segment zéro et 42 mm au niveau segment 1.Pas traitement juste une surveillance. En 2020 ( septembre) légère progression 44mm au niveau zéro et 45mm au niveau segment 1.Juste une surveillance et 1/2 modurétic 5 et amlor 5mg pour stabiliser une tension labile.J’ai tenté d’avoir son avis sur le cholestérol et les statines et là il a été ferme en me disant que cela faisait l’objet d’un débat dans la communauté médicale et que de toute façon j’en avais pas besoin .J’ai 74 ans….je ne fume pas et je m’alimente sainement.
Merci de votre témoignage.