Alirocumab et l’ODYSSEY : encore un prétendant dont Pénélope ne voudra pas !
Tout le monde connait Pénélope.
L’Alirocumab est un anticorps monoclonal assimilable à un médicament et visant à diminuer le cholestérol.
ODYSSEY est le nom d’un essai clinique testant la dernière famille des anticholestérol, les anti-PCSK9 dont j’ai déjà parlé sur ce Blog. C’est probablement (pas sûr) le dernier avatar de la déplorable aventure de la théorie du cholestérol (qui bouche les artères) qui doit être, selon les experts rémunérés, le plus bas possible.
C’est publié en Novembre 2018 dans le New England Journal of Medicine et l’accès à l’article est gratuit via Internet, ce qui signifie que le sponsor a lourdement payé les éditeurs. Ainsi vont les sciences médicales de nos jours : ce qui compte ce n’est pas la qualité, c’est le budget publicitaire.

Mais il y a la manière. Depuis le scandale du Vioxx (en 2004-2005) et les nouvelles règlementations (2007), les investigateurs (rémunérés) et leurs sponsors font attention de ne pas trop prêter à la critique. Il faut sauver les apparences et se prémunir des mauvais coups. On risque la prison !
On va donc faire en sorte d’être intouchables. Les naïfs se laisseront prendre, pas les autres.
Je vais montrer comment il faut voir les choses, en laissant de côté tout présupposé corruptif ; on fait « comme si » ce n’était pas un essai « commercial » ; on essaie de lire que ce qui est écrit mais on est très strict : toute faiblesse dans le protocole tel qu’il est écrit est identifié pour ce que c’est : la porte ouverte à l’intrusion du facteur hasard ou encore plus simplement du facteur humain qui peuvent l’un comme l’autre biaiser l’essai et le rendre ininterprétable. On fait donc « comme si » ça n’était pas fait exprès !
Les visiteurs de ce blog qui seraient un peu sceptiques (je les encourage à l’être) peuvent aller vérifier l’article lui-même. Ils peuvent aussi rentrer dans les détails du protocole avant de me lire car je ne peux ici rentrer dans les détails.
Je résume : ODYSSEY teste l’intérêt clinique de l’Alirocumab contre un placebo chez des survivants d’un infarctus. C’est un anticorps monoclonal qui fait baisser le cholestérol de façon drastique ; c’est donc une merveilleuse opportunité de tester la théorie que plus le cholestérol est bas et meilleur est le pronostic après un infarctus du myocarde.
Quand je lis la méthodologie de l’essai décrite dans l’article (désolé c’est en anglais), je tombe sur quelques perles qui me mettent mal à l’aise. Un des points cruciaux de la qualité d’un essai clinique moderne, outre le tirage au sort et le double aveugle, est l’indépendance des investigateurs vis-à-vis du sponsor, selon le principe basique qu’on ne peut être à la fois « joueur » et arbitre. Que lis-je dans le protocole ?

Je traduis : le sponsor a sélectionné des centres de recrutement collaboratifs, a participé au « monitoring » et a supervisé le recueil des données.
Dit autrement, les employés du sponsor ont conduit l’étude dans des centres cliniques où on les a laissé faire à leur guise.
Pire, les analyses ont été faites de façon indépendante par un statisticien (qui n’était pas un employé du sponsor) mais « en parallèle » avec le sponsor.
Dit autrement, les employés du sponsor ont « encadré » un statisticien indépendant mais docile (et probablement bien rémunéré) qui ne leur a pas cassé les pieds…
Je trouve la mise en scène délicieuse. Rien à dire !
Mais le détail suivant est aussi « piquant » car, dans un essai clinique moderne, le double « aveugle » est un élément crucial.

Cela signifie que les doses de traitement ont été adaptées au cours de l’essai en fonction du niveau de cholestérol obtenu. Trop bas, on diminue les doses ; trop haut, on augmente les doses.
Dit autrement, étant donné l’implication du sponsor dans la conduite de l’essai, et quoiqu’en dise l’auteur de l’article, il s’agit d’un essai désaveuglé : les employés du sponsor savent qui reçoit le médicament puisqu’ils suivent chaque patient par son niveau de cholestérol. Tout le « piquant » est là : ils disent que la procédure d’ajustement se faisait à l’aveugle ; et ainsi nous prennent franchement pour des niais…
Cela dit, la diminution du cholestérol (ou des LDL, peu importe) est spectaculaire [près de 55 % ; ci-dessous] ce qui veut dire que la théorie du « plus c’est bas, mieux c’est » est réellement bien testée.
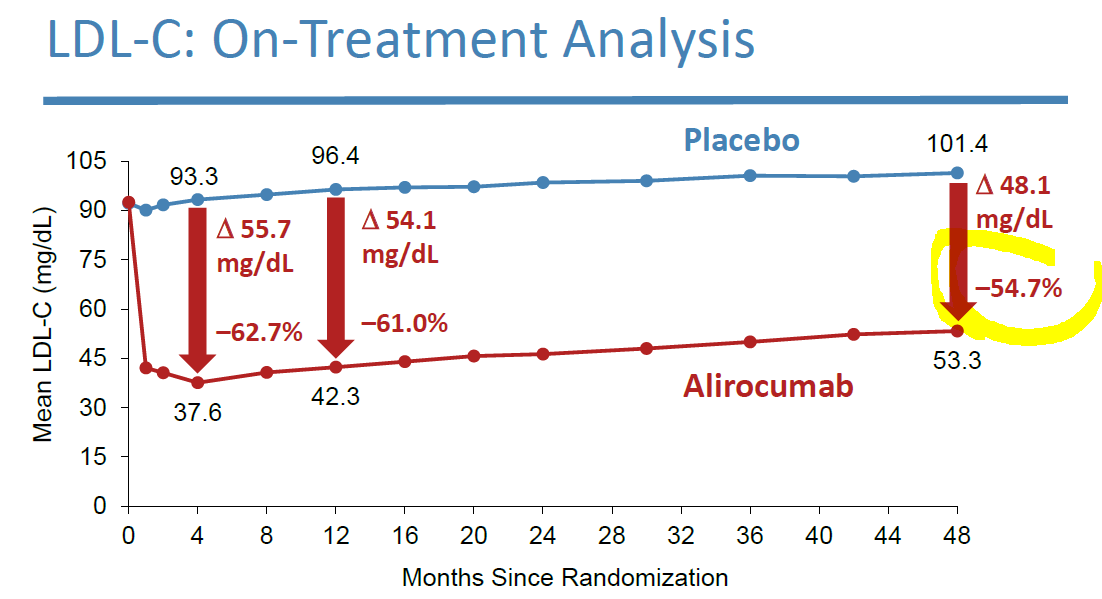
C’est donc un bel essai ; mais contrairement aux assertions des investigateurs, il est ouvert aux 4 vents du hasard et du facteur humain. Les principes basiques de l’essai clinique moderne n’ont pas été respectés. Examinons les résultats.
Comme on pouvait s’y attendre, les auteurs et leur sponsor rapportent des effets significatifs du traitement ; mais sur un objectif clinique combinant plusieurs complications qui n’ont pas la même valeur épidémiologique (ci-dessous).
Dit simplement, il est presque impossible de se tromper à propos d’un décès. Le certificat de décès faisant foi, il est aisé pour des experts vraiment indépendants (issus d’une administration) de vérifier qui est encore vivant à la fin de l’étude et qui est décédé. La cause du décès (cardiovasculaire ou pas) peut parfois donner lieu à des « erreurs » [hum !] ; c’est pourquoi il faut surtout être attentif à la mortalité totale (quel que soit la cause).
Toutes les autres complications non fatales (y compris l’infarctus dont la définition change souvent) peuvent être source d’erreur dans un essai désaveuglé et ouvert « aux 4 vents », surtout celles nécessitant des décisions médicales : hospitalisation, coronarographie, revascularisation, et autres.
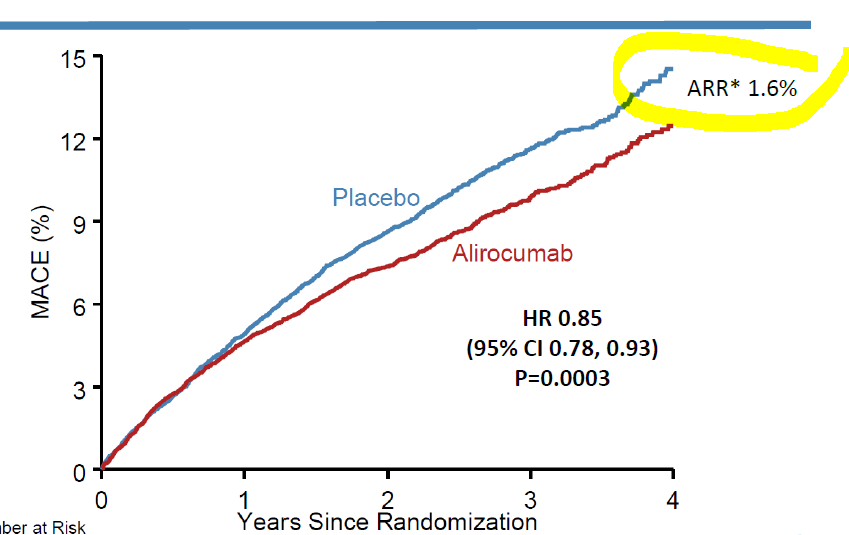
MACE veut dire « complications cardiovasculaires majeures » et ARR « Absolute Risk Reduction » [ce paramètre ne figure plus dans l’article mais était indiqué lors d’une présentation de l’essai]. Le ARR est donc de 1,6% alors que la diminution du risque relatif est de 15%. Dit autrement, le réel effet clinique protecteur (une diminution de 1,6% sur presque 3 ans) est dérisoire.
Peu importe, regardons plus en détail, les données chiffrées concernant chaque type de complications.
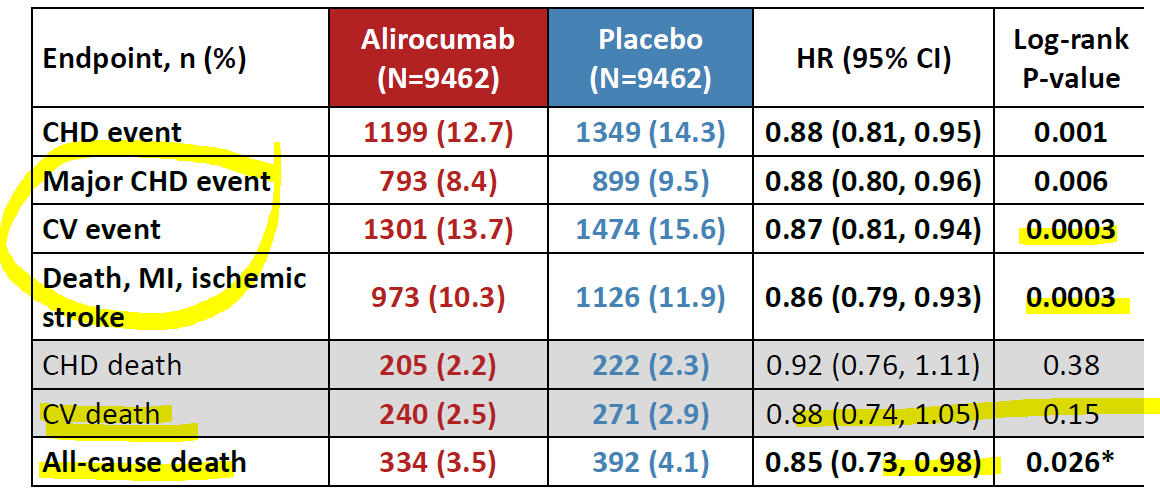
Il y a quelque chose dans ces chiffres qui ne peut pas échapper à un professionnel : dans l’ensemble, il y a réduction des complications cardiovasculaires [certaines potentiellement fatales : infarctus, AVC, par exemple] mais pas d’effet sur la mortalité cardiovasculaire : 240 contre 271, très proche. C’est paradoxal.
Comble du paradoxe, la mortalité totale (all-cause death : 334 contre 392) est significativement diminuée alors que cet effet bénéfique n’était pas sérieusement envisagé (évidemment) par les investigateurs dans le cadre de l’hypothèse primaire testée.
Ce paradoxe s’explique peut-être quand on examine d’autres complications considérées comme secondaires par les investigateurs et le sponsor mais riches d’enseignements pour des experts indépendants (ci-dessous).
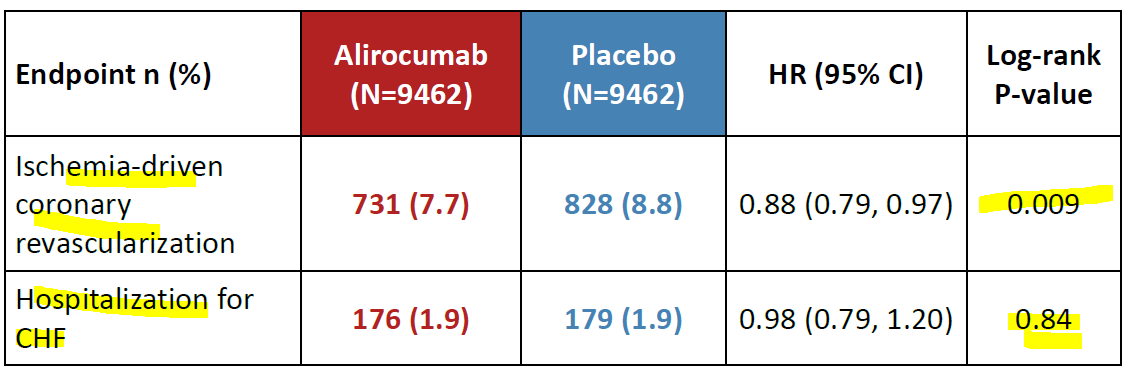
On note que lorsqu’on analyse une complication (revascularisation) qui nécessite une réflexion clinique détaillée (et le dossier clinique est obligatoirement désaveuglé), il y a une large différence entre le deux groupes ; tandis qu’avec une décision urgente principalement basée sur l’examen clinique (hospitalisation pour décompensation cardiaque et le dossier n’est pas nécessairement désaveuglé), il n’y a aucune différence entre les deux groupes. On comprend que le respect du double aveugle est crucial dans un essai clinique testant un médicament. Faute de double aveugle, le Docteur hasard s’en donne à coeur joie et nos brillants investigateurs sont en grand péril…
Tout ceci indique que le « docteur hasard » et le « facteur humain » ont visiblement introduit de nombreux biais dans cet essai « ouvert aux 4 vents ».
Je n’ai pas dit qu’il y avait intention de tromper dans cet essai « commercial » [quoiqu’on ne puisse pas l’exclure non plus] mais seulement que lorsque les règles basiques de la recherche clinique ne sont pas scrupuleusement respectées, on soumet l’essai à de multiples aléas qui compromettent définitivement la validité des résultats rapportés.
Pénélope ne voudra pas d’un prétendant aussi peu glorieux ! Mieux vaut persister dans le veuvage célibataire.
On la comprend notre Pénélope…
Conclusions : ODYSSEY n’apporte pas d’argument en faveur de la prescription des anticorps monoclonaux dans la prévention des maladies cardiovasculaires.
On laissera ODYSSEY sur une étagère en attendant que des arguments plus solides nous soient présentés.
Une fois de plus, et malgré le caractère « commercial » de cet essai, tout nous pousse à rejeter l’hypothèse que le cholestérol est important dans les maladies cardiovasculaires.
Bonsoir Docteur. Que pensez vous de cet article de l’INSERM et de l’étude y relative , ça date d’il u a un an :
https://www.inserm.fr/actualites-et-evenements/actualites/dendrogenine-premier-suppresseur-tumeur-derive-cholesterol
https://www.nature.com/articles/s41467-017-01948-9
comme quoi le cholestérol ….
C’est intéressant !
Mais ça demande confirmation dans un contexte clinique adéquat…
Nous avons chaque année des dizaines d’études de ce type annonçant ce genre de miracle : 1 % environ sont confirmées dans les années suivantes.
Cette discordance donne lieu à une grave crise de confiance dans les milieux universitaires ; aux USA par exemple, mais aussi en France à l’INSERM et au CNRS où les plus hauts niveaux de la hiérarchie ont été mis en cause…
Catastrophique ! Mais pas étonnant quand vous connaissez le milieu et observez les faibles d’esprit qui y déploient leur génie créatif.
Vous allez penser que je suis excessivement pessimiste ; vous avez peut-être raison mais c’est peut-être l’âge de raison…
On a aussi des résultats tout aussi « brillants » et cohérents avec l’evolocumab ( New England Journal, Mars 2017
A qui ça plait, un clone de jésus joue ça :
Ara Malikian Tour 15. Misirlou (Pulp Fiction Theme) …
https://www.youtube.com/watch?v=xH_sltxrHok
Bonne fin de semaine dans la joie et la bonne humeur.
Sympa, oui ! Mais si vous aimez le violon et les cordes en général permettez-moi de vous mettre en lien, sur un tempo moins bondissant et tout en virtuosité auquel même un vieil ours des neiges ne saurait résister :
https://youtu.be/t3Hsg_qU5cI
Les vieux ours ont encore les oreilles vertes .
Ponty je suis pas fan ……. par contre di Méola + Paco , là oui !
https://www.youtube.com/watch?v=C97H_HvBjPA
ça nous lave la tête de toutes les gypsyconneries et autres jobi-joba de supérettes ……..tchao Rico !
Bel’Ours
Le flamenco sans la voix des anges… ça manque !
Un Paco sin El Camaron… je me languis.
Sans les deux, je pleure.
Et ça …….incroyable !
https://www.youtube.com/watch?v=V6c_AeDVf4E
Merci Rico. Je ne connaissais pas, très relaxant et beau. Mais en ce moment j’ai besoin d’un peu de « punch », je fais trop de choses à la foi, faut que je garde le rythme.
Quant à l' »espagnolade » j’ai vu et entenu mieux sous les murs de sant Angelo à Rome cet été.
Encore plus beau à guitare ( à mon sens) voyez et entendez ceci :
Estas TONNE – Eventide Dreams (Arizona, 2018) – …
https://www.youtube.com/watch?v=1bZLiSPEb4Q
@ MdL
Peut-être que vous devriez intervenir sur ce site :
https://sciencebasedmedicine.org/the-cholesterol-controversy/
J’avoue que le niveau de raisonnement et la culture médicale de l’auteur me découragent…
C’est une tentative malheureuse de réhabiliter la théorie du cholestérol qui bouche les artères ; probablement pour essayer de stimuler les ventes calamiteuses d’anti-PCSK9 injectable…
Sanofi Pasteur mets en congé quelques collaborateurs superflus…
Sans pitié pour eux ; pas plus que pour les bébés !
C’est les visiteurs médicaux que Sanofi met en congé :
https://www.lesechos.fr/industrie-services/pharmacie-sante/0600862834386-sanofi-tire-un-trait-sur-200-emplois-de-visiteurs-medicaux-2250830.php
Lui n’est pas viré, il s’appelle Christopher LABOS, ça ne s’invente pas !
Décidément le grand bluff du cholestérol a la peau dur, voir cet article du JIM
https://www.jim.fr/medecin/actualites/medicale/e-docs/cholesterol_facteurs_de_risque_personnalises_et_nouveaux_traitements__176400/document_actu_med.phtml
à propos d’une publication du JAMA
Abbasi J : New Cholesterol Guidelines Personalized Risk and Add Treatments. Medical News and Perspective. JAMA 2019.
Comme pour les vaccins, ils voient venir la fin de l’histoire et ils s’acharnent…
Z’iront pas loin maintenant : la roche tarpéienne est toute proche…
tu trouves qu’on en prend le chemin pour les vaccins ?
Il y a différentes façons d’appréhender l’histoire vivante : 1) une façon « immédiate » qui analyse au jour le jour les « rodomontades de la Société du Spectacle ; ce qui ne peut qu’inciter au pessimisme ; 2) une façon « distanciée » qui analyse les mouvements profonds, tectoniques, de nos sociétés ; c’est plus difficile à comprendre. C’est un peu comparer la grande houle océanique avec le petit clapot d’une brise de terre…
Or, comme la mer s’agite avant que la tempête nous atteigne [écoutez bien, moussaillons, le vieux loup de mer qui vous parle…], la grande houle océanique nous annonce l’arrivée prochaine d’un cyclone… Temps d’enfiler les harnais, ça va bouger sur le pont !
L’Amiral semble avoir des talents de lecture dans l’ocean … du marc de cafe. Esperons qu’il ne se trompe pas, j’ai un peu de mal a partager son optimisme 🙂
Vous avez oublié votre ciré, matelot, on enfile le harnais par-dessus le ciré et pas l’inverse…
Faut tout leur dire !
Bon, on va prendre un premier ris, ça commence à souffler…
Un excellent article ( encore un..;) du Dr Marc Girard à propos de la revue « Prescrire » et sa liste noire de médicaments à écarter :
http://www.rolandsimion.org/spip.php?article275
Je passe sur la totalité de l’article ( n’ayant pas les dimensions pour en discuter) pour retenir 3 phrases :
« La même remarque s’applique malheureusement à la très récente méta-analyse de cette même collaboration Cochrane, contemporaine du présent article, qui regroupe sans état d’âme des études de qualité plus que douteuse, permettant de la sorte à la presse grand public (Le Monde (15/02/13), Le Nouvel Obs (17/02/13)) de continuer à vanter les statines dans l’hypercholestérolémie malgré l’accumulation des preuves contraires et les protestations justifiées de M. de Lorgeril et de quelques autres. »
et
« Et quitte à être franchement désagréable en s’interrogeant sur le strict « nécessaire », on aurait préféré voir Prescrire se concentrer – et « avec précision » -, sur la vaste, ancienne et juteuse entourloupe de l’hypertension « légère à modérée » [23], sur le bénéfice/risque des antihypertenseurs chez les sujets âgés [24], accessoirement sur la façon dont sont rédigées les Recommandations nationales ou internationales en pareille matière [25] ou encore sur le paradoxe que les pays où l’exposition aux antihypertenseurs ou aux statines est la plus élevée sont aussi parmi ceux qui ont la plus forte mortalité cardio-vasculaire… »
ainsi que :
« Quitte à prétendre lister « les principaux médicaments plus dangereux qu’utiles » tout en admettant ne pas avoir les moyens de faire le travail des autorités, peut-être aurait-il convenu de mettre en oeuvre des critères un peu plus objectifs que l’impression personnelle ou les ragots d’experts officiels jouant plus ou moins double jeu : on peut penser, par exemple, que le coût des médicaments pour l’assurance maladie (donnée en principe publique) aurait pu permettre de hiérarchiser les urgences, afin de discriminer entre le principal et l’accessoire en matière de médicaments « à retirer » : je peine beaucoup à imaginer que l’hécatombe censément due aux vasoconstricteurs fasse le poids relativement aux milliards qu’il serait facile d’économiser – directement, et indirectement (en coût iatrogène) – en restreignant les statines, Plavix, les anti-Alzheimer, les vaccins hors de prix et néanmoins remboursés malgré l’absence de la moindre preuve sérieuse concernant leur intérêt, pour ne point (re)parler des antihypertenseurs… »
Voilà, c’est dit et même écrit par Marc Girard que je résume ainsi :
« Prescrire » n’a pas les épaules pour dénoncer des médicaments vraiment inutiles et dangereux comme les Statines, dénoncés depuis des années par MdL et autres vrais experts indépendants, pareil pour d’ autres médicament anti cancer ou anti Alzheimer. Qu’on se le dise et qu’on le dise à d’autres dans le « Busyness »…
Saviez-vous que l’on propose de recycler les statines dans des indications psychiatriques :
voire article : Les statines, des psychotropes qui s’ignorent https://www.jim.fr/medecin/actualites/medicale/e-docs/les_statines_des_psychotropes_qui_signorent__175882/document_actu_med.phtml
On marche sur la tête !
Pas sûr.
Quand un produit est neurotoxique chez des gens en bonne santé (c’est le cas des statines), il peut être utile chez des patients atteints de pathologies psychiatriques. Faut voir !
Je ne suis pas volontaire pour les tester ; pourtant beaucoup de mes proches [notamment ceux qui m’aiment le plus ; Oups !] estiment que je serais un formidable cobaye vu mon état psy…
Ne le répétez pas ; déjà qu’on m’a mis dans une secte…
j’ai un problème avec ces gars d’harvard; bon la première citation risque de vous enerver.
« What we found is that, very, very clearly, saturated fat caused atherosclerosis, which is plaque- cholesterol-rich plaque in the arteries of the heart were leading up to the brain and also heart attacks and strokes in comparison to unsaturated fats. And among the unsaturated fats, the polyunsaturated fats were more protective than the monounsaturated fats. So our conclusion was reduce saturated fat and replace it with unsaturated fats, preferably polyunsaturated fats. »
mais pouvez nous dire ce que vous inspire la seconde, du dieu de la nutrition à harvard, walter willet:
« One question that some people have had is whether the polyunsaturated fats, specifically omega-6 polyunsaturated fats, are pro-inflammatory. There’s a myth going around that omega-6 polyunsaturated fats are toxic and pro-inflammatory and bad for us. That’s based on zero data, really. And this study showed that omega-6 polyunsaturated fats were the best of all. In fact, they were what was driving the majority of the benefit of overall polyunsaturated fat and also total fat. »
c’est vrai que c’est un mythe les omega 6 pro inflammatory? que c’est les « best of all »?! donc le mec est en train de nous dire que yapa mieux que de l’huile de tournesol?
je vous montre ça parce que c’est ce que les mecs disent en 2018, donc très récent.
https://www.hsph.harvard.edu/news/multimedia-article/podcast-diet-fat/
Bonjour Docteur,
Tout d’abord un grand MERCI pour tous vos articles et tout ce que vous faites pour nous.
Ayant fait un AVC en 2011 et ayant été mise sous statines avec les effets que vous avez dénoncés ,j’ai arrêté d’en prendre fin 2012 après avoir acheté 2 de vos livres.Mon médecin et mon cardiologue de l’époque n’y ont pas vu d’inconvénients dans la mesure où mon LDL était autour de 1g/l.
Là où ça se complique pour moi c’est que j’ai déménagé près d’Angers et que j’ai consulté un nouveau cardiologue dont l’essentiel du discours a été d’essayer de me convaincre de reprendre des statines!!!!!!!!!!Ce à quoi je m’oppose (je suis d’ailleurs allée rechercher mon dossier qui soit dit en passant s’est vu soustraire tous les résultats et commentaires de mon ancien cardio pour ne garder que son courrier).Mon problème maintenant est de retrouver un cardiologue dont les oeuvres humanitaires ne le lient pas aux laboratoires pharmaceutiques.Son courrier( que je tiens à votre disposition) à ma généraliste prouve ,s’il en est encore besoin que les statines ont encore de beaux jours devant elles!
Merci pour votre travail et votre courage.
Anne-Marie Bazin
Regardez le classement de la Faculté de Médecine d’Angers.
Pour cette faculté qui forme les cardiologues de la région le conflit d’intérêt on s’en fout!
Il est donc logique que les patients en soient victimes…
Voila ce qu’ecrit le cher F. Dievart grand statinophile :
ndiquer que l’on cherche à réduire un risque suppose d’être efficace : alors qu’en prévention primaire, plusieurs recommandations proposent une dose modérée de statine, à la lumière des nouvelles données (plus le LDL-C est bas, meilleur est le pronostic, le bénéfice est proportionnel à la diminution absolue du LDL-C et justifie donc un traitement puissant quand le LDL-C est bas), il apparaît qu’une forte dose de statine, si elle est acceptée et bien tolérée, est un meilleur garant d’efficacité qu’une dose faible à moyenne (ainsi, dans l’étude JUPITER, le traitement a d’emblée été débuté par 20 mg de rosuvastatine et le bénéfice a été ample et précoce).
JUPITER faut oser quand même!!
Faut oser effectivement.
Mais le grand statinophile est connu pour sa « barbarie », dans le sens situationniste du terme, bien sûr !
Comme disait mon pôte Albert : « la folie c’est de faire toujours la même chose [en termes de barbarie] et de s’attendre à un résultat différent » !
Sacré Albert !
C’est nouveau ça vient de sortir vous l’attendiez tous avec impatience une véritable révolution !!!
LIPOROSA 1ere association de ROSUVASTATINE (crestor) et EZTIMIBE (ezetrol) elle est pas belle la vie !!
Dire qu’il y a de pauvres patients qui vont s’empoisonner avec cette cochonnerie
Mais il y a mieux les algorythmes pour la prise en charge des hyperlipidémies grosso mode c’est statines pour tout le monde c’est la tournée de l’ AHA
Sans rapport mais amusant :
https://www.telerama.fr/television/outre-mer-emmanuel-macron-confisque-les-micros-et-le-debat-sur-le-chlordecone,n6118906.php?fbclid=IwAR1AgsYuF_EzEJrh_x8JZPiU4pluFBX1DAMFq4p0mUxmCWbdK8p-ASye30M
Heureusement, cette fois, il y a des scientifiques courageux :
https://la1ere.francetvinfo.fr/il-ne-faut-pas-dire-que-chlordecone-est-cancerigene-scientifiques-repondent-emmanuel-macron-676195.html
Rétropédalage donc :
https://www.lemonde.fr/politique/article/2019/02/04/chlordecone-l-elysee-plaide-le-malentendu-apres-la-declaration-polemique-de-macron_5419206_823448.html
Pour son show devant les maires, il avait du se faire briefé par Buzyn.
Selon le journaliste, le Président aurait dit : « Je me suis prononcé sur ce que l’OMS et l’Inserm nous ont donné, précise Emmanuel Macron. L’OMS et l’Inserm indiquent qu’il n’y a pas de lien direct établi. »
Sans outrager nos subtiles experts de l’OMS et de l’INSERM, nous avons là confirmation de ce que ces institutions prestigieuses nous ont montré (et nous montrent tous les jours) à propos des vaccins.
Ayant moi-même travaillé de 1986 à 1998 à l’INSERM, je connais cette Institut de l’intérieur. Je confirme l’extrême pauvreté intellectuelle !
Il y a bien sûr des magnifiques exceptions qui… confirment la règle !
Dans le domaine du cardiovasculaire par exemple, à l’exception des brillants travaux du Dr de Lorgeril (qui n’ont jamais été « soutenus » ; mais courageusement dédaignés par l’INSERM), je ne retiendrais pas grand chose de significatif. C’est facile à vérifier ! Ooooooooooooooooooups !
Vite, dites moi, avec des exemples concrets, que je me trompe !
@ MdL
Multigner est à l’INSERM. Mais j’imagine que le Président a préféré demander son avis au mari de Buzyn.
Voilà peut-être (à vérifier) une des magnifiques (non cardiovasculaires) exceptions dont je parlais…
Bonsoir,
Pour info, une meta-analyse sur les statines qui se tire une balle (que dis-je, une rafale) dans le pied :
http://healthimpactnews.com/2019/pharma-wants-every-senior-on-statin-drugs-as-corporate-media-seeks-to-silence-doctors-exposing-the-cholesterol-myth/
Des méta-analyses sur les statines (pour les glorifier), il en sort plus d’une par semaine…
La Société du Spectacle bat son plein. C’est charmant !
La dernière dont tu parles vient de chez Collins à Oxford, un des amis préférés, dont je ne lis plus une ligne tant il s’est ridiculisé
L’article est bien complété par les commentaires et réponses au Lancet par le Dr Malcolm Kendrik .
Ca sent le « sapin » pour les statines … et autres « mrd » !
Je rêve du jour où pour les statines il y aura une même action judiciaire :
http://www.msn.com/fr-fr/actualite/justice/levothyrox-lenqu%c3%aate-%c3%a9largie-%c3%a0-homicide-involontaire/ar-BBTaRIo?li=BBoJIji
mais comme il y a trop d’intérêts financiers en jeu et que la « justice » en ce moment …. (conf. la tentative de muselage de Médiapart …)
Je rajoute cet extrait ( traduction Google de l’article ) :
« Après l’expiration du brevet de Lipitor à la fin de 2011, la FDA a publié ses premiers avertissements contre les statines, notamment les lésions hépatiques, la perte de mémoire, le diabète et les lésions musculaires. Des milliers de poursuites judiciaires contre le fabricant de Lipitor ont suivi.
Impact sur la santé, la théorie du cholestérol sur les maladies du cœur n’est pas bien étayée par la science.
En fait, une grande partie de la science affirme que le cholestérol est une partie importante de notre santé et contrairement à la croyance populaire, les personnes ayant les taux de cholestérol les plus élevés vivent plus longtemps que celles ayant les taux de cholestérol les plus bas. »
C’est quand même clair, non ?
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(18)31942-1/fulltext
Bonjour
Cet article apporte il du nouveau, svp
Jp
Poubelle !
Ben oui ça commence comme ça !!
Statin therapy has been shown to reduce major vascular events and vascular mortality in a wide range of individuals
Même pas besoin de lire plus loin l’Amiral a raison poubelle!
Bonjour
Gros volume de travail, pour les experts
https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(18)31942-1/fulltext
» per mè si nella città dolente
Per mè si va verso l’eterno dolore »
Ça vient d’Oxford, Collins and co : poubelle !
Bonjour, je me permets ici un commentaire sur ce billet, un autre le plus rapide possible à une discussion économique avec vous (et un mot pour Phil également) entamée à la suite de je ne sais plus quel billet, et enfin, la description d’une péripétie récente de santé récente, qui pourra intéresser les médecins ici présente. J’espère ne pas trop digresser, je vous laisse sinon le soin de ratiboiser tout ou partie de mon message.
Merci surtout et d’abord pour cette analyse détaillée de l’essai Odyssey, qui permet de voir ici très clairement les malhonnêtetés, très mal cachées par les auteurs.
Dans le détail je reste scotché quand vous répondez à Reliquet que le plus important est l’ouverture de l’essai à tous vents, et la discordance avec la mortalité cardio-vasculaire. Pour la mortalité totale, on a 334/1199 dans un groupe, et 392/1349 dans l’autre, soit 27,8 % vs 29 % de mortalité totale malgré une baisse drastique du LDL. Ce n’est pas un argument suffisant selon vous, pour montrer a minima que la molécule ne sert à rien ?
Pour la discussion avec vous, j’avais écrit, en résumant, que la crise sociale, politique, peut être économique, en cours était annoncée depuis un moment par les variations des stocks de pétrole bon marché, et vous m’aviez répondu par les analyses de Thomas Piketty.
Oui bien sûr, la hausse des inégalités de patrimoine est un facteur essentiel de cette défiance et de ces crises, mais les seules baisses des inégalités réellement obtenues (celles que montre Piketty par exemple) l’ont été dans des périodes, justement d’abondance forte de pétrole bon marché, c’est à dire d’énergie disponible, peu chère et libérée pour faire tourner la machine économique. Le pétrole surtout, le charbon avant dans une moindre mesure, ont été les sources principales de cette énergie (Je parle de ça indépendamment de leurs dégâts infernaux sur la santé). @ Phil, au passage, vous citiez les bons résultats économiques des USA, de la GB, de l’Allemagne ; un des paramètres largement prédominants de ces succès économiques a été surtout géologique. Abondance démentielle de pétrole pas cher à extraire, aux Etats-Unis, depuis la fin des années 1800, gisements énormes de la mer du nord (en déclin maintenant) pour la GB, et très vastes mines de lignite en Allemagne. Pas grand chose à voir avec un modèle économique ou un autre. Juste du carburant disponible pour faire fonctionner l’économie. Pour l’anecdote, le socialisme a grosso modo les mêmes liens avec le sous sol, Staline par ex. a fait ses armes de révolutionnaire dément dans les zones d’exploitation de pétrole aussi.
Même Guy Debord, qui critiquait la société du spectacle, l’a fait en plein de ce contexte là, celui d’une énergie démentielle mise à disposition de l’humanité, comme jamais avant et surement plus pour très longtemps après.
Toutes ces sources d’énergie : charbon, pétrole suffisamment bon marché, gaz en suivant, sont en nette perte de vitesse ou vont l’être très vite ; c’est dans ce cadre de baisse des causes réelles de croissance économique que des mouvements sociaux de + en + forts, ou ailleurs des crispations identitaires désespérantes, sont annoncés depuis un moment, et qu’ils arrivent ou sont arrivés.
Je maintiens cette grille de lecture très physique, peut être aidé par un passage ancien sur les bancs de faculté de géologie.
Pour revenir à la santé : ce qui suit n’est pas du tout une demande de consultation, car l’évènement est totalement fini, c’est plutôt un affichage de ma perplexité de patient, des fois que ça puisse servir aux médecins présents ici.
Il y a un longtemps, quelqu’un m’avait signalé que sa maman, atteinte d’Alzheimer s’était très vite dégradée et était décédée suite à la prescription d’Haldol. Une rapide recherche internet m’avait montré que cet antipsychotique a l’air en effet très dangereux : https://www.docbuzz.fr/2012/03/03/123-lhaloperidol-haldol-un-antipsychotique-ne-doit-plus-etre-prescrit-chez-les-patients-dements/.
Il y a quelques jours, j’ai eu, suite à un « truc » d’hiver : fièvre, glaires, et beaucoup de toux, le plaisir tout relatif de découvrir le Hoquet persistant : 3 jours de Hoquet, heureusement entrecoupées de nuits (trop courtes) sans hoquet, suivis d’un quatrième jour, ou plutôt nuit, où le Hoquet ne m’a laissé dormir que quelques mn. Mon médecin traitant, et ensuite la maison médicale, ne juraient que par l’haldol. Prescrit certes à beaucoup plus faibles doses que pour un psychotique, mais ça restait quand même de l’haldol. Devant mes hésitations, ils n’avaient rien d’autre à me proposer.
Au regard de mes lectures antérieures, je n’en ai pas pris une goutte, peut être à tort, mais la peur a prédominé.
Le Hoquet a fini par disparaître tout seul suite à la baisse de ma toux, qui devait je ne sais comment me chatouiller le nerf phrénique. Je transmets l’info à tout hasard, pour les médecins qui seraient confrontés à ça, car des méthodes alternatives, si elles existent, méritent sûrement d’être recherchées en amont.
Merci pour tout.
Vous pourriez faire un livre sur le hoquet maintenant ?
Merci de nous rappeler les analyses de Piketty !
Je ne voudrais pas être désagréable mais le double aveugle n’a jamais existé et n’existera jamais pour les études avec les anti-cholestérol quels qu’ils soient.
-Bin oui Marcel
-Ah bon Roger t’es sûr?
– Ouais ouais !! Il suffit de doser le cholestérol tous les deux ou trois mois et bingo on n’a même pas besoin de lever l’aveugle Amiral on passe pour des investigateurs sérieux qui n’ont pas touché au protocole mais on peut bidouiller tranquillou les données !
Et hop c’est pas beau ça admirez le tour de passe passe!
Enfin la théorie du cholestérol qui bouche les artères est morte non?? depuis l’abandon des plus fabuleux médocs, j’ai nommé les anti-CETP qui faisaient tellement baisser le vilain cholestérol LDL (je pouffe) et monter le gentil HDL ( je me tord boyaute) sans aucun résultat que SANOFI a cloué lui même le cercueil en en abandonnant le développement.
Faut-il que les statinophiles et autres cholestérophobes soient aveugles et bornés !!!
« Aveugles et bornés ? » Ils le sont !
Mais juste un petit mot : je ne crois pas que SANOFI ait été impliqué dans la déroute des anti-CETP
Sélectionner les sites, c’est comme sélectionner les pays dans une célèbre étude où il y en avait sept.
La charrue est du bon côté des bœufs quand les données forgent la conclusion et non l’inverse.
PS dans l’étude 4S on a RRR=-29% tandis que ARR=-0,6 p 100 a-p, maquillé en -3,3 % alors qu’il s’agit de -3,3 p 100 patients suivis 5,4 ans en moyenne. Et ce fut l’étude la plus spectaculaire aucune autre n’a mieux fait.
docteur vous pouvez nous faire un petit commentaire de cet article écrit en 2007 sur le cholesterol. ce qui est vrai, faux et ce que vous en pensez?
http://raypeat.com/articles/articles/cholesterol-longevity.shtml
et ou de ça?
https://www.youtube.com/watch?v=DX2uoQ0nWw0
Ces articles sont trop longs pour que je puisse en faire un commentaire, approbateur ou désapprobataire.
A vous de travailler un peu !
Pas toujours moi !
Lisez et commentez.
Merci
docteur, je voulais vous demander, est-ce que l’on a une des études qui compareraient spécifiquement:
régime med :
-avec laitages versus sans laitages
-avec gluten versus sans gluten
-avec huile d’olive versus sans huile d’olive
-avec omega 3 versus sans omega 3
-avec legumes secs versus sans legumes secs
– habituel versus très très faible en pufa
-avec pinard versus sans pinard
-bio verus pas bio
si oui cool, sinon bah… dommage:)
Non.
Mais il y a réponses à vos questions dans mon dernier ouvrage sur la diète méditerranéenne (10€ en version « poche » ; pourquoi se priver ?)
Bravo docteur pour ce nouvel billet bien détaillé. En le lisant ( plusieurs fois …)j’ai l’impression de devenir intelligent et de le comprendre .
J’aime bien sa conclusion : « Une fois de plus, et malgré le caractère “commercial” de cet essai, tout nous pousse à rejeter l’hypothèse que le cholestérol est important dans les maladies cardiovasculaires » . Ben ouais !
Pour info, j’ai revu hier un ancien collègue un peu plus âgé que moi que je n’avais plus revu depuis 3 ans et qui m’ait, sans que je lui ai posé la question, qu’il avait arrêté de prendre des statines depuis cette date suite à la discussion que nous avions eu et que non seulement il n’avait plus de douleurs musculaires et tendineuses mais qu’en plus son taux de cholestérol avait considérablement baissé par rapport à celui qu’il avait lorsqu’il en prenait sur le conseils de son médecin alors qu’il n’avait pas de problèmes cardiaque particulier. Il ne comprenait pas pourquoi cette baisse mais il s’en fichait finalement en me disant que sans doute personne n’était pareil … et en cela je lui donnais raison.
Aaaahhh!
Enfin un nouveau billet de vous, et sur Odyssey en plus, l’étude sur le CHO qui m’a le plus tenu inutilement en haleine pendant toute l’année 2018 ! (pour les historiens).
Forcément mon haleine, puisqu’on ne savait pas comment la chose allait nous être proposée, une victoire pour la survie humaine évidemment, mais jusqu’où?
Jusqu’à ce que le risque absolu diminue de 1,6% et le risque relatif de 15% , mais pourquoi continuez-vous à tant vous emmerder dans les suites quand ceci est posé, comme pour justifier quoi de plus ????
Tant d’argent pour un gain de survie égal à l’épaisseur d’un trait de crayon au mieux, pour une enc… de firme avec régression de celui-ci au plus probable, surtout…
Bref. D’accord en plein avec ce beau gosse de Dreamer.
Ce n’est pas parce que 1,6 est dérisoire qu’il faut l’accepter si ça n’est pas « planté » sur un sol dur !
La discordance avec la mortalité cardiovasculaire et l’ouverture aux 4 vents sont à mon avis les éléments les plus intéressants !
Vous semblez considérer qu’il est normal de dénigrer une entreprise française, une entreprise qui fonctionne bien, une entreprise qui crée des richesses en France et qui apporte des solutions sur les questions de la santé des Français.
Une entreprise qui créé des emplois…
Nous sommes des « inconséquents »…
El Cosi:
Ce n’est pas le sujet, que ce soit une entreprise qui « fonctionne bien » dans son r^le d’entreprise.
Le sujet c’est la santé.
Sans en faire un parallèle absolu, l’entreprise qui fabriquait la thalidomide et a défendu bec et ongle son produit était très bien comme « entreprise ». Mais un acteur de santé criminel.
Elle a toujours pignon sur rue:
https://en.wikipedia.org/wiki/Gr%C3%BCnenthal
On peut critiquer les opinions sur ce médicament, mais l’argument selon lequel il est mal de « dénigrer » une entreprise française est à côté de la plaque.
Même si avec ce médicament (ce qui est ici contesté) ou d’autres (que l’on peut applaudir ou critiquer) elle parait » apporte(r) des solutions sur les questions de la santé des Français. »
Il faut essayer de rester sur un registre aussi scientifique , technique, que possible.
Connaissant el cosi (mais il va vous le dire lui-même, ce vilain gauchiste), il était ironique…
Mais vous l’êtes peut-être aussi ?
Je ne connais pas en effet Monsieur ou Mme El cosy et je comprends mieux votre réponse curieusement placide.
Je retire tout !
Désolé !
Gardons tout, outre le second degré que vous pratiquez avec beaucoup d’élégance (aussi bien que el cosi), votre commentaire sur la thalidomide méritait la réponse de el cosi…
@ S Barahj
Effectivement, comme l’a deviné l’Amiral, je me suis bêtement contenté de copier la réponse d’Edouard Philippe à François Ruffin concernant sa question à l’assemblée sur la Dépakine, un médicament à effet tératogène fabriqué par Sanofi.
Concernant Grünenthal, à ma connaissance, mais je peux me tromper, ce laboratoire n’était pas conscient de son potentiel tératogène lorsqu’il l’a commercialisé, alors que l’effet tératogène de la Dépakine est connu.
L’Amiral a suggéré que votre réponse pourrait être du second degré. Si c’est le cas, chapeau.
Enfin contrairement à ce que l’Amiral prétend, je ne suis pas gauchiste (encore moins droitiste, et surtout pas centriste).
Moi aussi je pratique un peu l’ironie, quoique souvent j’en sois fort marri…
@ MdL
L’avantage que j’ai, c’est que je poste sous un pseudo, ce qui m’évite d’avoir a essuyer la fureur de ceux qui m’auraient pris au sérieux.
L’autre possibilité, c’est de mettre un smiley avec un clin d’oeil, mais je trouve que ça gâche.
Concernant Grünenthal, en effet, ils ne savaient pas lors de la commercialisation de la T contre les vomissements de la grossesse, mais après ils ont su et résisté.
Pire, selon ce que raconte P. Gotzsche dans « Deadly medicines and organised crime », ils ont hacrelé et mis des détectives privés aux fesses des médecins qui rapportaient les phocomélies.
@ Samir Barahj
Si j’ai bien lu, le détective privé était engagé à cause des rapports sur les neuropathies périphériques :
http://johnbraithwaite.com/wp-content/uploads/2016/06/Corporate-Crime-in-the-Pharmac.pdf
@ El cosi : Léa : « elle est pas moche non plus, elle est pas à gauche, elle est pas à droite, elle est pas maladroite. Louise Attaque, . » Enfin , vous ne savez pas où vous situer quoi, vous êtes comme Léa . Lol
Bon, je peux vous la souhaiter?
Et bien voici:
Je suis certain que certains devraient avoir peur.
Les temps changent et sans monnaie d’échanges, il est temps
De rebattre monnaie, de mettre des couleurs,
De redonner les cartes et de prendre le temps.
Il est temps de nouveau s’indigner à présent,
Refuser d’obéir, mais être intelligent,
Refuser de mentir et être transparent,
Se reconnaître enfin de plus en plus souvent.
Car on vit une époque
Un peu aléatoire.
Avons nous en mémoire
Ces moments qui débloquent?
Avons nous conservé
Cette capacité
Et cette qualité
Qui nous fait révoltés?
Ensembles, forts et ensembles,
Communautés d’humains
Avec dedans nos mains
La force d’être ensembles.
Moi, pas très inspiré,
Cette année délirante,
Une idée qui me hante,
Faire peur aux initiés.
A tous ceux qui se croient
investis du pouvoir,
gavés par leurs avoirs,
Se prennent pour des rois.
On pourrait repenser
Notre communauté.
Ecouter, échanger,
Donner et partager.
On pourrait investir
Dans nos capacités,
Avec nos qualités.
On pourrait s’en sortir.
On pourrait regarder
Avec humilité
Le monde équilibré
Accueillant, enchanté.
C’est notre écosystème,
Celui qui nous permet
De vivre et d’espérer
Faire vivre ceux là même
Que nous avons fait naître,
Qui ne sont pas nos maîtres,
Que l’on veut reconnaître,
A qui l’on veut transmettre.
On pourra s’inquiéter
Des têtes sur les piques
Et de ceux que l’on quitte,
Mais l’heure est arrivée.
Je suis pas inspiré
Pour dire bonne année
Et pourtant si jamais
Il nous faut espérer,
Les humain j’aimerais,
Hors de la compassion
Et loin de la passion,
Puissent enfin s’écouter.
Et un autre plus sucré
Je te vois. Les images sont là. Tes cheveux déliés, Tes mèches emmêlées.
Je te vois. Tes yeux penchés vers moi, Ta main qui élucide Par ton regard lucide.
Je t’entends. Tes mots si caressants, Ton verbe doux mais fort Qui m’entraine à l’effort.
Je t’entends. Ta voix qui nous enchante Et qui me pousse à croire Que je vais te revoir.
Je te sens Durant tous ces instants Où je me sens vivant Quand tu es au présent.
Je te sens De ces parfums mélants L’origine des corps Durant nos corps à corps.
J’ai de ces souvenirs Qui demandent à venir enflammer le présent et bruler nos présents
Magnifique !
MERCI !
Admirable et bienveillant ! Merci
Et J’adore le plus sucré ! Bravo
Merci Amiral de cet énième detricotage. Pénélope risque d’attendre encore un moment !
Déprimant !
Ce qui saute aux yeux pour un imbécile non médecin comme moi (mais avec un vrai passé de matheux formé aux probas/stats) c’est qu’avec une chute du cho aussi vertigineuse que 55%, des résultats aussi minables que -12% en RR pour la mortalité CV et les événements CV (et de -0,4% à -2,9% en AR en fonction de l’endpoint considéré) pour des médocs coûtant probablement des fortunes, c’est que c’est vraiment nul à chier.
Vous y croyez au sketch de l’absence d’événements indésirables graves pour les traitements à base d’AC monoclonaux ? Quels sont les vrais risques de ces machins ? (maladies auto-immunes comme pour les vaccins ?) J’ai vu qu’il y en avait ayant déclenché des guillain-barré.
à part les 26 patients sortis de l’essai pour événements indésirables (vs. 3 pour le bras de contrôle) les investigateurs n’ont pas noté grand chose. c’est louche non ?
ha oui ça c’est pas mal : The sponsors participated in the selection of the trial sites, the monitoring of the trial, and the supervision of data collection.
il faudrait voir si certains sites n’ont pas été exclus sous des prétextes bidons a posteriori parce qu’il ne sortaient pas suffisamment de résultats positifs pour le produit…